Le Centre Hospitalier William Morey de Chalon se mobilise pour obtenir, comme cela était prévu en 2016 par l’Agence Régionale de Santé de Bourgogne France-Comté, un service de coronarographie et, ce qui est lié, d’angioplastie, éléments essentiels pour traiter les urgences cardiovasculaires.
Interview vidéo du cardiologue chalonnais Maxime Fayard.
Dernière minute – après la mise en ligne du reportage) : l’ARS rejette le projet (Communiqué de l’ARS paru le 20 juin en date du 31 mai – Mobilisation au CH demain vendredi 23 à 13h)
Une personne victime d’un accident cardiovasculaire dans le Nord du département à Chalon, Montceau, Le Creusot, Autun ou en Bresse (plus de 350 00 personnes potentiellement concernées) est conduite, souvent, en urgence, par le Samu, à l’Unité de Soins Intensifs Cardiologiques (USIC) du CH de Chalon. Elle peut être victime d’infarctus du myocarde, de troubles du rythme graves, d’insuffisance cardiaque aiguë, d’œdèmes pulmonaires, d’angine de poitrine… Pour les infarctus les plus graves, l’artère doit être débouchée théoriquement dans les 90 minutes après le diagnostic. 50 % des admissions dans ces structures USIC concernent des syndromes coronariens aigus ou infarctus du myocarde qui nécessitent le plus souvent une coronarographie (examen diagnostique des artères coronaires) et une angioplastie (traitement des artères rétrécies ou bouchées grâce à la mise en place de prothèses, ressorts en métal, les stents) souvent en urgence. La coronarographie est un examen incontournable en cardiologie et conduit fréquemment à une angioplastie (347 000 coronarographies et 170 000 angioplasties par an en France).
Un Centre Hospitalier dépourvu pour les graves urgences cardiovasculaires
Le problème du Centre hospitalier de Chalon est qu’il ne dispose pas, encore, de centre de coronarographie et d’angioplastie. Les patients doivent donc être conduits en extrême urgence soit au CHU de Dijon ou à la Clinique de Fontaine-les-Dijon soit au CH de Mâcon, ce qui nécessite un temps de transfert incompressible. La vie des patients est souvent en jeu…
Une installation bloquée
Le 28 juillet 2016, l’Agence Régionale de Santé de Bourgogne a publié un arrêté reconnaissant un besoin exceptionnel de coronarographie pour le Nord Saône-et-Loire ce qui a conduit le CH de Chalon à déposer un dossier d’autorisation en novembre 2016. Le projet coûte environ la somme, non négligeable en ces temps de restriction, d’un million d’euros. Des économies seront en parallèle réalisées par la réduction des temps d’hospitalisation et des frais de transport entre différentes structures. Mais ce n’est pas cet argument financier qui bloque ce projet hautement indispensable. En effet, le CH de Mâcon et le CHU de Dijon qui bénéficient déjà d’un équipement de coronarographie ont exprimé d’emblée leur opposition formelle à l’ouverture d’un centre de coronarographie à Chalon craignant une perte d’activité. Cette opposition a été suivie par des recours au tribunal administratif contre l’arrêté de l’ARS. Alors qu’elle avait reconnu un besoin de coronarographie à Chalon en 2016, l’ARS pourrait maintenant rejeter le dossier du CH de Chalon, ce qui suscite la colère et la mobilisation non seulement des cardiologues du CH chalonnais, des équipes médicales de tout le Centre Hospitalier chalonnais, des syndicats, des élus, de très nombreux médecins libéraux, des patients et de leurs familles.
Des conséquences collatérales inquiétantes
Outre la mise en danger de certains patients par manque de soins rapides, cette non-ouverture aura d’autres répercussions pour la santé des Chalonnais et des autres habitants du Nord du département. Elle pourrait entraîner, en autres :
- La fermeture de l’USIC de Chalon, seule USIC du Nord Saône-et-Loire
- La désertification médicale en cardiologie avec non-recrutement de nouveaux cardiologues, mais aussi départ de nombre de praticiens actuellement en place. Ceci entraînerait des délais de consultations inacceptables et des difficultés pour toutes les spécialités fortement liées à la cardiologie (urgences, neurologie, diabétologie, réanimation, chirurgie,).
La résistance et la mobilisation sont donc en route pour que ce qui avait été prévu en 2016 et qui est nécessaire soit mis en place.
Une pétition papier est disponible au CH. Une pétition en ligne vous attend sur le site change.org.
Il semble que le personnel médical et les habitants soient en marche pour faire respecter leurs « droits » et leur santé.
Pétition : https://www.change.org/p/l-angioplastie-doit-arriver-%C3%A0-l-h%C3%B4pital-public-de-chalon
Les + ChalonTV.info
Sources : Fédération française de cardiologie
Coronarographie
Malgré les progrès des examens non-invasifs, la coronarographie reste le seul moyen fiable à 100 % de vérifier s’il existe des rétrécissements des artères du cœur. A son intérêt diagnostique, on associe souvent un visée thérapeutique avec, par exemple, la réalisation d’une angioplastie dans la foulée de l’examen.
A quoi sert-elle ?
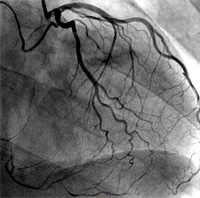
La coronarographie est un examen invasif – puisqu’il faut ponctionner une artère – qui permet de parfaitement visualiser l’ensemble des artères coronaires : placées en couronne autour du cœur, celles-ci lui apportent le sang nécessaire à son fonctionnement.
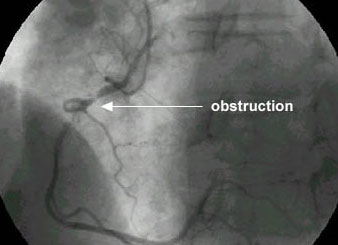
Cette angiographie ou radiographie des coronaires est destinée à préciser l’état général de ce circuit artériel et donc de déceler et localiser les zones de rétrécissements ou de sténoses provoquées par des plaques d’athérosclérose ou d’athérome.
Dans quel cas ?
 En dehors de l’urgence cardiologique (l’attaque cardiaque ou infarctus du myocarde), la coronarographie n’est pas un examen de première intention. Elle est le plus souvent précédée de tests tels que l’électrocardiogramme (ECG) de repos, l’ECG d’effort et/ou la scintigraphie myocardique d’effort, et/ou l’échocardiographie d’effort (ou de stress) chez des patients s’étant plaints de douleurs thoraciques typiques à l’effort : barre ou serrement dans la poitrine (comme un étau) irradiant (vers la mâchoire ou le bras gauche) ou atypiques mais déclenchées par un effort.
En dehors de l’urgence cardiologique (l’attaque cardiaque ou infarctus du myocarde), la coronarographie n’est pas un examen de première intention. Elle est le plus souvent précédée de tests tels que l’électrocardiogramme (ECG) de repos, l’ECG d’effort et/ou la scintigraphie myocardique d’effort, et/ou l’échocardiographie d’effort (ou de stress) chez des patients s’étant plaints de douleurs thoraciques typiques à l’effort : barre ou serrement dans la poitrine (comme un étau) irradiant (vers la mâchoire ou le bras gauche) ou atypiques mais déclenchées par un effort.
 Cette souffrance du cœur, appelée angine de poitrine (ou angor) est le premier signe qui doit faire penser à une maladie coronaire.
Cette souffrance du cœur, appelée angine de poitrine (ou angor) est le premier signe qui doit faire penser à une maladie coronaire.
La décision de réaliser une coronarographie nécessite une juste mesure des bénéfices attendus et des risques encourus de l’examen : le risque de complications graves est rare, le risque de décès est estimé entre 1 pour 1000 et 1 pour 2000 examens.
Quand la coronarographie est indiquée, cette dernière permet d’évaluer l’importance de l’athérome coronaire quand il existe, l’existence de rétrécissements ou sténoses de ou des coronaires malades et d’en évaluer leur sévérité. De cette évaluation anatomique de la maladie coronaire, le cardiologue proposera plusieurs attitudes thérapeutiques :
– traitement médical plus ou moins associé à une revascularisation d’une ou des coronaires malades par angioplastie associée ou pas à la pose d’un stent, réalisée par un cardiologue «interventionnel» (procédure invasive non chirurgicale, car elle ne nécessite pas l’ouverture du thorax) ou par pontage aorto-coronaire réalisé par un chirurgien cardiaque.
Comment se déroule l’examen ?
La coronarographie nécessite l’injection d’un produit de contraste, opaque aux rayons X, qui va rendre possible la visualisation de l’ensemble des coronaires. Pour injecter ce produit, on utilise des mini-sondes creuses très fines, spécialement formées pour se positionner à l’embouchure des deux artères du cœur : les coronaires droite et gauche, chacune disposant de sa sonde spécifique. Ces dernières sont introduites par un cathéter, tuyau muni d’une valve empêchant le reflux du sang et mis en place au niveau de l’aine (artère fémorale) ou du poignet (artère radiale), après anesthésie locale.
L’examen se déroule dans une salle de radiologie spécialement équipée. Le patient, à jeun, est allongé et une caméra tourne autour de lui pour retransmettre en direct et filmer les artères coronaires sous tous les angles.
Un geste thérapeutique
L’examen peut aboutir à un traitement du rétrécissement dans la foulée, par angioplastie coronaire, évitant ainsi une nouvelle hospitalisation. On utilisera alors l’introducteur en place pour y glisser le cathéter portant un ballonnet et l’amener à l’origine de l’artère coronaire à traiter. Dans 40 % des cas, la coronarographie aboutit à un geste de revascularisation (angioplastie ou pontage).
Après l’examen
La coronarographie par voie radiale permet un lever quasi immédiat du patient à la fin de l’examen. Celle effectuée par voie fémorale nécessite de rester allongé quelques heures pour éviter un éventuel hématome artériel. C’est le calibre des artères qui permet de déterminer quelle technique employer, même si l’approche radiale est de plus en plus utilisée, du fait d’un progrès majeur dans la miniaturisation des sondes.
La coronarographie nécessitera, soit une hospitalisation de jour (dans ce cas, la présence d’une tierce personne est nécessaire pour le retour à domicile), soit, selon l’état général du patient, une hospitalisation de 24 à 48 heures. Dilatation, stent, pontage aorto-coronaire se discutent au cas par cas.
Les précautions à prendre
Un interrogatoire préalable systématique aura permis de déceler d’éventuelles (mais rares) contre-indications comme une allergie au produit de contraste (iode). Un examen clinique et des examens biologiques ont renseigné sur l’état d’hydratation et la fonction rénale, la numération formule sanguine, la recherche de troubles de la coagulation ou d’un diabète.
En cas de traitement anti-coagulant oral, celui-ci est arrêté quelques jours avant, avec remplacement par des anticoagulants injectables. Un médicament pour calmer l’anxiété peut vous être proposé. Le jour de l’examen, il est nécessaire d’être à jeun (pas de boisson, ni d’aliments 4 heures avant).
Angioplastie
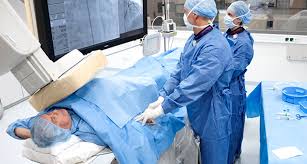 L’angioplastie, également nommée dilatation, comporte deux étapes, l’une diagnostique, l’autre thérapeutique. L’angioplastie relève de la cardiologie interventionnelle, car elle ne nécessite pas l’ouverture du thorax, contrairement à la chirurgie cardiaque. C’est un acte invasif car elle nécessite l’introduction d’une petite sonde (ou cathéter) dans une artère soit au pli de l’aine (artère fémorale) soit au niveau du poignet (artère radiale). Cette technique est réalisée par un cardiologue, médecin spécialisé dans la cardiologie interventionnelle. La décision de pratiquer un tel examen nécessite une juste mesure des bénéfices attendus et des risques encourus pour le patient.
L’angioplastie, également nommée dilatation, comporte deux étapes, l’une diagnostique, l’autre thérapeutique. L’angioplastie relève de la cardiologie interventionnelle, car elle ne nécessite pas l’ouverture du thorax, contrairement à la chirurgie cardiaque. C’est un acte invasif car elle nécessite l’introduction d’une petite sonde (ou cathéter) dans une artère soit au pli de l’aine (artère fémorale) soit au niveau du poignet (artère radiale). Cette technique est réalisée par un cardiologue, médecin spécialisé dans la cardiologie interventionnelle. La décision de pratiquer un tel examen nécessite une juste mesure des bénéfices attendus et des risques encourus pour le patient.
A quoi sert-elle ?
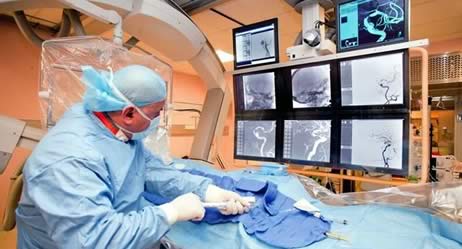 L’angioplastie, avec ou sans pose d’une prothèse endo-cavitaire (stent ou endoprothèse) a pour but de rétablir la circulation artérielle en dilatant le rétrécissement ou la sténose coronaire à l’aide d’un ballonnet gonflable. Auparavant, la phase diagnostique (via éventuellement une coronarographie) aura permis de localiser parfaitement les zones de sténoses nécessitant une revascularisation par angioplastie.
L’angioplastie, avec ou sans pose d’une prothèse endo-cavitaire (stent ou endoprothèse) a pour but de rétablir la circulation artérielle en dilatant le rétrécissement ou la sténose coronaire à l’aide d’un ballonnet gonflable. Auparavant, la phase diagnostique (via éventuellement une coronarographie) aura permis de localiser parfaitement les zones de sténoses nécessitant une revascularisation par angioplastie.
L’angioplastie coronaire est indiquée prioritairement dans le cas de syndrome coronaire aigu, c’est-à-dire un angor instable (dans les 24 à 48 heures, afin d’éviter l’évolution vers l’infarctus du myocarde) ou au cours de l’infarctus aigu du myocarde (pour désobstruer l’artère occluse dans un délai idéal de 3 heures après le début des symptômes) ou en cas d’échec de la thrombolyse (moyen médicamenteux pour déboucher l’artère) : c’est ce qu’on appelle l’angioplastie de sauvetage.
Elle est aussi indiquée dans la maladie coronaire stable après discussion cas par cas et après évaluation individuelle des bénéfices attendus et des risques encourus pour le patient. Cet examen est alors programmé, planifié sans urgence pour permettre au patient d’être bien préparé psychologiquement et d’avoir des conditions de sécurité optimale.
Comment se déroule l’intervention ?
Comme la coronarographie qu’elle va compléter, l’angioplastie coronaire nécessite une préparation médicale. Un bilan sanguin est demandé pour évaluer la coagulation (on parle d’hémostase), la numération formule sanguine (à la recherche d’une anémie, de signe d’infection, d’un nombre de plaquettes anormal…) et la fonction rénale. Le patient doit être traité par des médicaments anti-plaquettaires (aspirine, clopidogrel,…) et d’autres médicaments spécifiques de la maladie coronaire.
L’angioplastie nécessite une anesthésie locale et est réalisée dans une salle de cardiologie interventionnelle. La sonde est introduite à partir d’une artère située au poignet (artère radiale) ou au niveau de l’aine (artère fémorale). La technique consiste alors à amener, dans l’artère malade, un petit ballonnet gonflable au niveau de la zone rétrécie, bien identifiée par un produit de contraste injecté au préalable. Une fois gonflé, le ballon écrase la plaque d’athérome et agrandit le diamètre de l’artère.
Il est ensuite dégonflé pour rouvrir la voie de la circulation sanguine et rétablir le flux.
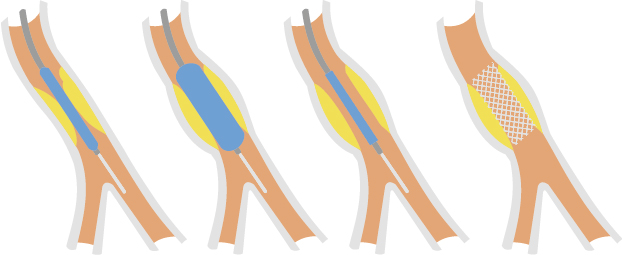
Pose d’un stent
 Dans 90 % des cas, ce geste complète l’angioplastie. Un stent est une sorte de mini-ressort que l’on introduit dans l’artère pour éviter qu’elle se rebouche. L’intérêt de cette solution est de maintenir l’artère ouverte grâce au ressort qui reste en place alors que le ballonnet est retiré. Si les sténoses sont nombreuses, une discussion au cas par cas est nécessaire pour proposer soit des stents soit des pontages aorto-coronaires chirurgicaux.
Dans 90 % des cas, ce geste complète l’angioplastie. Un stent est une sorte de mini-ressort que l’on introduit dans l’artère pour éviter qu’elle se rebouche. L’intérêt de cette solution est de maintenir l’artère ouverte grâce au ressort qui reste en place alors que le ballonnet est retiré. Si les sténoses sont nombreuses, une discussion au cas par cas est nécessaire pour proposer soit des stents soit des pontages aorto-coronaires chirurgicaux.
 Les cardiologues disposent désormais de stents dit actifs, enrobés de médicaments inhibant la prolifération cellulaire au contact des barreaux métalliques du stent et donc réduisant les risques de re-sténose, c’est-à-dire de nouvelle obstruction de l’artère malgré la présence du stent.
Les cardiologues disposent désormais de stents dit actifs, enrobés de médicaments inhibant la prolifération cellulaire au contact des barreaux métalliques du stent et donc réduisant les risques de re-sténose, c’est-à-dire de nouvelle obstruction de l’artère malgré la présence du stent.
Après l’angioplastie
En cas de mise en place d’un stent, le traitement anti-plaquettaire comprenant l’association d’aspirine et du clopidogrel sera maintenu pendant plusieurs mois, voire davantage s’il s’agit d’un stent actif. Ensuite, ce dispositif anti-plaquettaire sera allégé (aspirine seule) et prescrit au long cours. Une épreuve d’effort sera programmée dans les trois à six mois pour évaluer l’existence ou non de signes d’ischémie myocardique, témoins d’une re-sténose ; une nouvelle coronarographie devra alors être discutée.
En l’absence de re-sténose au 6ème mois, le résultat peut être considéré comme stable et durable si les facteurs de risque cardio-vasculaires sont corrigés. Une épreuve d’effort est recommandée tous les ans.





